健康診断の結果を受け取ったときに血圧やコレステロール、血糖値は気にしても、「eGFR」や「尿たんぱく」の欄をじっくり見たことがある方は少ないのではないでしょうか。今日はそんなついつい忘れられがちな腎臓病の話しをしていこうと思います。これを読めば、健康診断の数値を見返したくなると思います。
腎臓のはたらき ― そもそも腎臓って何してるの?
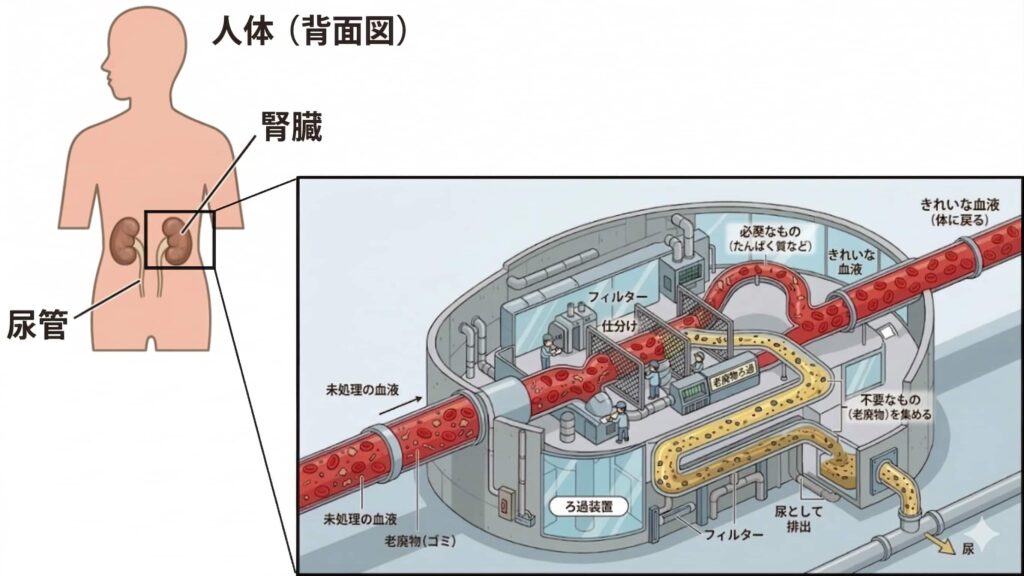
腎臓は身体中の老廃物を尿として体外に排出してくれています。
ここで腎臓の働きを「ゴミ処理工場」にたとえてみましょう。私たちの体は毎日、食事や代謝によってたくさんの老廃物(ゴミ)を出しています。腎臓はこのゴミをろ過して、きれいな血液に戻してくれる工場です。フィルターで仕分けをして、不要なものだけを尿として排出し、必要なもの(ミネラルやたんぱく質など)は体に戻しています。
腎臓が悪くなるとはこの工場の処理能力がじわじわと落ちている状態です。しかも厄介なことに、工場の能力が半分以下になるまでほとんど自覚症状がありません。だるさやむくみが出たときには、かなり進行していることが多いのです。
慢性腎臓病(Chronic Kidney Disease;CKD)とは
医学的には、以下のいずれかまたは両方が 3ヶ月以上 続いた場合にCKDと診断されます。
- 尿にたんぱく質やアルブミンが漏れ出ている、あるいは画像検査などで腎臓に異常が見つかること。
- 腎臓の処理能力を示すeGFR(推算糸球体ろ過量)が 60 未満に低下していること。
慢性と名がつくからには、急性の腎障害もあります。両者を区別するために「3ヶ月以上の持続」が重要なのです。腎臓の採血・採尿データはその時の体調によって大きく上下します。1回の数値で判断せず、経過を追うことが鉄則です。
慢性腎臓病の原因として最も多いのは糖尿病で、次いで高血圧や加齢によるものです。近年は高齢化を反映して高血圧や加齢によるものが急増しており、透析導入の原因としても第2位に上がっています。
患者数 ― どれくらいいるの?
実は今、日本の成人の約5人に1人、 約2,000万人 が慢性腎臓病に該当するとされています。
昔(2005年)は「8人に1人」と言われていましたが、今(2024年)は「5人に1人」です。これは国民病と言える多さです。 なぜ増えたかというと、日本人が長生きになったことと、生活習慣病(糖尿病や高血圧)が増えたからです。
また世界では、慢性腎臓病を抱えて生きる人々は8億5000万人を超えています。数字が大きすぎてイメージがつかないと思いますが、これは糖尿病患者数(約4億2200万人)の2倍以上に及び、がんやHIV/AIDSといった疾患を遥かに上回る規模です。さらに深刻なのはその勢いです。慢性腎臓病は1990年から2019年の間に世界の死因ランキングで19位から11位へと急上昇しました。
腎臓は治るのか ― 正直にお話しします
最も気になる疑問に正面からお答えします。残念ながら、時間をかけて失われた腎臓の機能は、基本的には元に戻りません。腎臓のフィルターは壊れると再生しないためです。
しかし、ここで諦める必要はありません。現在は腎機能の低下を大幅に遅らせる治療薬が次々と登場し、治療の選択肢が飛躍的に広がりました。早い段階で見つけて適切に対処すれば、進行を大幅に遅らせられるケースも報告されています。慢性腎障害との付き合いは「治す」のではなく「進行を食い止める」という戦いです。だからこそ、早期発見が何より大切です。
腎臓が悪いと心臓も危ない ― 「心腎連関」という仕組み
「腎臓の病気=いずれ透析」と思う方が多いかもしれません。実際多くは透析に至る前に心血管イベント(心筋梗塞や脳卒中)で命を落とすリスクを抱えています。
腎臓と心臓は血液を介して密接につながっています。
- 腎臓の機能が落ちる → 体内の水分・塩分の調節がうまくいかなくなる → 血圧が上がる → 心臓への負担が増える
- 逆に、心臓の働きが落ちる → 腎臓への血流が減る → さらに腎機能が悪化する
この悪循環を「心腎連関」と呼びます。 つまり、腎臓を守ることは、心臓を守ることでもあるのです。このシリーズで紹介する食事療法や薬物療法は、腎臓と心臓の両方を同時に守るためのものだと理解していただければと思います。
健診結果の読み方 ― 2つの数字に注目しよう
① eGFR ― 工場の「処理能力」
「イージーエフアール」と読みます。推算糸球体ろ過量の意味で、「腎臓がどのくらいの力で血液をきれいにできているかを示す数値」です。わかりやすく言えば、工場の処理能力のパーセンテージのようなものです。
健康な若い人では90以上ありますが、加齢とともに少しずつ下がります。60を下回ると「処理能力が本来の6割未満に落ちていますよ」というサインであり、3ヶ月以上続けば慢性腎臓病の診断基準に該当します。
② 尿たんぱく・アルブミン尿 ― フィルターの「故障サイン」
たんぱく質は体に必要な栄養素ですから、正常なフィルターであれば尿にほとんど漏れ出ません。尿検査でたんぱく質やアルブミンが検出されるということは、フィルターが傷ついて、大切なものまで漏れているということです。
糖尿病をお持ちの方へ
eGFRがまだ正常でも、尿たんぱくが陰性でも、アルブミン尿が先行して出ることがあります。これはフィルターの傷み始めを示す最初のSOSサインです。アルブミンはたんぱく質の一種ですが、分子が小さいためフィルターの傷みがごく軽い段階でも漏れ出します。糖尿病の方は定期受診で尿アルブミンの検査を受けているかどうか確認してみてください。
※糖尿病以外の方では保険適用外となるため、通常の健診では検査されないことが多いです。
重症度、リスクの見方 ― 自分はどれくらい?
慢性腎臓病の重症度、リスクは、原因、腎機能(eGFR)、尿たんぱく・アルブミン尿の3要素を組み合わせて評価されます。
ぜひ自分の位置を主治医に聞いてみてください。少しややこしいですが、ガイドラインで自身で見ることもできます(こちら、p8)。
明日からできること
この記事を読んで、まずやっていただきたいことは2つです。
1つ目は、手元にある直近の健診結果を見返すこと。 eGFRの数値と、尿たんぱくの結果を確認してみてください。eGFRが60未満、あるいは尿たんぱくが陽性であれば、次の受診時に主治医に相談する価値があります。
2つ目は、次の健診をきちんと受けること。 自覚症状がほとんどないため、定期的な検査だけが早期発見の手がかりです。特に糖尿病や高血圧がある方、ご家族に腎臓病の方がいる場合は、年に一度の健診は欠かさないようにしましょう。
参考文献・引用元
本記事は以下の資料を参考に、一般の方向けにわかりやすく解説したものです。
【参考ガイドライン】
- 日本腎臓学会『エビデンスに基づくCKD診療ガイドライン2023年』
- KDIGO(Kidney Disease: Improving Global Outcomes)『慢性腎臓病;評価と管理2024年』
あとがき
最後まで読んでいただきありがとうございます。
腎臓の働きは年齢の影響を大きく受け、これは仕方のないことです。私もご高齢の方に腎臓の値を聞かれたときには「年齢を考えると大きく心配する数値ではありません」と答えることが多いです。しかし、私も過去に調べたのですが実際にどこまでを年齢相当ととるかはあまり決まった基準がありません。正直70~80歳となると個人差も大きいのが現状です。
また「腎臓が悪い」と言われたことがある方は結構多いと思いますが、紹介した通り慢性腎臓病はステージが分かれています。初期の方も透析間近の方も、患者は医師から「腎臓が悪い」と言われます。なので、患者が言う「腎臓が悪い」は幅が広く私は必ず実際に採血データや内服薬を確認するようにしています。
少しは腎臓病に関して理解いただけたでしょうか。人によっては健康診断で一番気にしてほしい項目と言われることがあります。今からでも遅くありませんのでぜひ確認してみてください。
これからも一緒に学んでいきましょう。それではまた次回。


