前回の記事では「そもそも糖尿病って何?」「合併症にはどんなものがあるの?」というお話をしました。今回はその続き。「じゃあ血糖値を下げるために何をすればいいの?」という疑問にお答えしていきます。
「そんなの分かってるよ。食事と運動でしょ?」と思った方、安心してください。みんなそう言います。でもこの記事を最後まで読んでいただければ、「まずこれだけやればいいんだ」という具体的な一歩が見えてくるはずです。
食事療法
適正なエネルギー量は人それぞれ
糖尿病の食事療法と聞くと「あれもダメ、これもダメ」というイメージがあるかもしれません。でも実はガイドラインが言っていることは非常にシンプルです。
適正なエネルギー摂取量を守り、バランスよく食べること
適正なエネルギー量は、自分の「身長」と「日常の活動量」から計算できます。肥満がある場合はエネルギー制限が推奨されます。ただし、腎臓の数値や合併症の状況によって目標値は変わりますので、必ず主治医と確認するのが確実です。
「あの食品が効く」に振り回されないために
テレビやネットでは「この食品が血糖値に効く!」「この食事法がNG!」といった断片的な情報が飛び交っています。でも、ガイドラインが推奨しているポイントは大きく2つに整理できます。
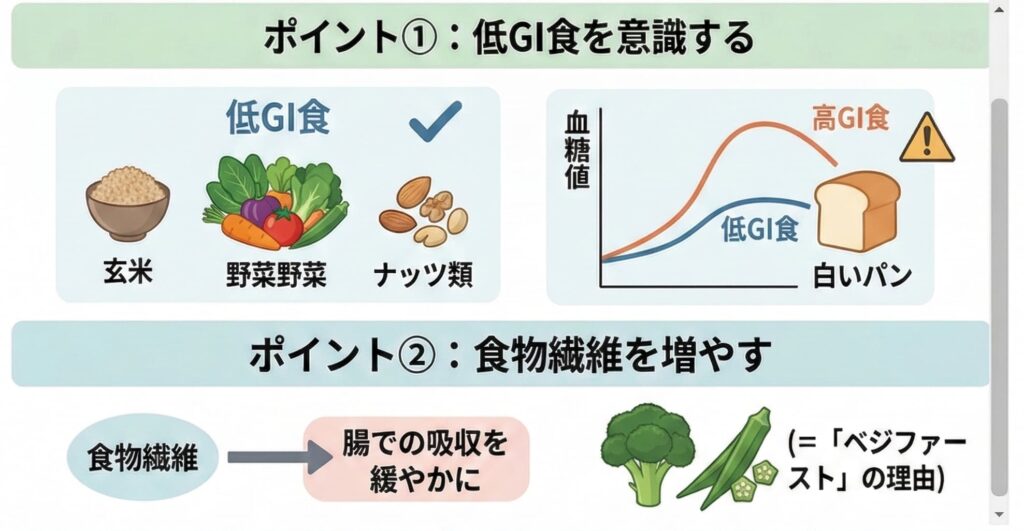
ポイント①:低GI食を意識する
GI(グリセミック・インデックス)とは、食後の血糖値をどれくらい上げるかをランク付けしたものです。GIが低い食品ほど、食後の血糖値が緩やかに上がります。
色の濃い野菜、豆類、全粒穀物(玄米など)、ナッツがこれに当てはまります。
ポイント②:食物繊維を増やす(=「ベジファースト」の理由)
食物繊維には、小腸での栄養素の吸収速度を緩やかにする働きがあります。食事の最初に野菜を食べる「ベジファースト」が推奨される理由がまさにこれです。
面白いことに、低GI食と食物繊維が豊富な食品はかなり重なっています。つまり、覚えるのは1セットでOKです。
| カテゴリ | おすすめ食材 | ポイント |
| 野菜 | ほうれん草、ブロッコリー、オクラ、小松菜 | 色の濃い野菜を意識して |
| 豆類 | 大豆製品(納豆、豆腐)、レンズ豆 | 低GI+食物繊維が豊富 |
| 穀物 | 玄米、全粒粉パン、オートミール | 白米→玄米に置き換えるだけでも効果あり |
| その他 | ナッツ類、きのこ、海藻、バナナ、キウイ | 間食をスナック菓子からナッツに変えるだけでも◎ |
いきなり全部を変える必要はありません。「白米を玄米に変えてみる」「おやつをスナック菓子からナッツに変えてみる」。まずは一つだけ試してみてください。
「糖質制限」は短期ならOK、でも長期はまだ不明
いわゆる「糖質制限」について。ガイドラインでは、6〜12ヶ月の短期的な炭水化物制限は血糖改善の選択肢の一つとして認められています。
ただし、12ヶ月を超える長期の糖質制限については、安全性のデータがまだ十分ではありません。
60点でいいから続けよう
ガイドラインが推奨する「バランスの取れた食事」。正論なのですが、正論だけでは続かないのが現実です。
私が日々の診療で患者さんにお伝えしているのは、「100点を3日で挫折するより、60点を3ヶ月続けるほうがHbA1cには効く」ということです。
たまには好きなものを食べてリセットする日があっても、全体として続いていれば十分です。大体の人間が美味しいと感じるものは、これらの推奨される食品ではないことが多い。これは仕方のないことです。食事制限が続かない理由の多くはストレスです。「バランスの取れた食事」とは「ストレスともバランスの取れた食事」とも言えるでしょう。
運動療法
ジョギングと筋トレ、両方やるのが理想
糖尿病の運動療法で推奨されているのは、有酸素運動とレジスタンス運動(筋トレ)の両方です。
高血圧の記事では有酸素運動を中心にお話ししましたが、糖尿病では筋トレの重要性がより高く位置づけられています。筋肉量が増えると基礎代謝が上がり、血糖が消費されやすくなるからです。
| 有酸素運動 | レジスタンス運動(筋トレ) | |
| 具体例 | ウォーキング、ジョギング、水泳、サイクリング | スクワット、腕立て伏せ、チューブトレーニング |
| 頻度 | 週150分以上(2日以上空けない) | 連続しない日程で週2〜3回 |
| 強さの目安 | 「会話はできるけど歌えない」くらい | 「ちょっときつい」と感じる程度 |
| 主な効果 | 脂肪を燃焼させ、インスリンの効きを改善 | 筋肉量を増やし、基礎代謝を上げる |
「30分おきに立ち上がる」だけでも効果あり
毎日30分の運動が難しい方は、10分を3回に分けてもかまいません。
さらに、ガイドラインでは「座りすぎの防止」も明確に推奨されています。デスクワークの方は、30分おきに立ち上がって軽く体を動かすだけでも効果があります。
ストレッチ、ヨガ、太極拳なども有効です。特に高齢者においては転倒リスクを軽減させる効果もあるとされています。
目安の時間や頻度に達しなくても、やらないよりはやったほうがいい。通勤でひと駅分歩く、エレベーターをやめて階段にする。こうした日常のちょっとした運動の積み重ねが大切です。
こんな方は運動前に必ず主治医に相談を
運動は血糖値の改善に非常に有効ですが、以下に当てはまる方は、運動を始める前に必ず主治医に相談してください。
- 網膜症の重度合併症がある方:激しい運動で網膜剥離を起こすリスクがあります。医師の指示があるまで運動は控えてください。
- 足に傷や感覚低下がある方:神経障害で痛みに気づきにくくなっている場合、足のけがを悪化させる可能性があります。
- 血糖コントロールが著しく不安定な方:運動による低血糖のリスクがあります。
全部いきなりやらなくていい。「1つだけ」選んでみよう
ここまで食事と運動についてお話ししてきました。全部読んで「こんなにたくさん…」と思った方もいるかもしれません。
でも、全部を一気にやる必要はまったくありません。
まずは自分が一番やりやすそうなもの、できそうなことを1つだけ選んで、2週間だけ試してみてください。生活改善の効果はHbA1cの数字にちゃんと表れてきます。数字が変わると、それがモチベーションにつながります。
まずはできることから始めてみる。これが一番大切です。
参考文献・引用元
本記事は以下のガイドラインを参考に、一般の方向けにわかりやすく解説したものです。
【参考ガイドライン】
日本糖尿病学会『糖尿病診療ガイドライン2024』
米国糖尿病学会(ADA)『Standards of Care in Diabetes 2026』
あとがき
最後まで読んでいただきありがとうございます。
ここまで書いておきながらですが、やはり難しいですよね。「気をつけてはいるんだけど結果がついてこない。」という方は何度も見てきています。往々にして食事運動が不足していることが多いですが、ただ私は「気をつけている」時点で60点は取れていると話すようにしています。
あとはこういったケースで栄養士からの指導を勧めます。基本的に食事に関しては人によってパターンが違っているので、日々の外来診療やブログに書ける範囲だとどうしても当たり障りのない内容になってしまい、カバーしきれません。「朝は食べない」「夕食はどうしても仕事で遅くなるので出来合いのものを買ってくる」など個別に合わせた対応に関しては彼らの方が圧倒的に手札を持っています。診療所、クリニックでも連携していることがよくあるので主治医に尋ねてみるのは一つの手だと思います。
これからも一緒に学んでいきましょう。それではまた次回。


