健康診断で「血糖値が高めですね」と言われて、モヤモヤしていませんか。
「糖尿病は甘いものを食べすぎた人がなる病気でしょ?」と思っている方も多いかもしれません。でも、それは半分正解で半分誤解です。
糖尿病は、食事だけでなく、運動不足、遺伝、加齢などさまざまな要因が絡み合って発症する病気です。そして高血圧と同じく、自覚症状がないまま進行し、放置すると全身に深刻なダメージを与えます。
本記事では、「糖尿病って何?」という基本から、診断基準、合併症、治療の全体像までを分かりやすく解説します。
自分の言葉で説明できるようになろう。糖尿病とは。
そもそも血糖とインスリンの関係って?
私たちがごはんやパンを食べると、体の中で「ブドウ糖」というエネルギーに分解され、血液中に取り込まれます。これが「血糖」です。
このブドウ糖を全身の細胞に届けてくれる「宅配便」の役割を果たすのが、膵臓(すいぞう)から分泌されるホルモン「インスリン」です。
インスリンがあるからこそ、ブドウ糖は細胞に入り込んでエネルギーとして使われ、血糖は下がります。このインスリンが不足したり、効きが悪くなったりして、血糖が高い状態が続くことを「糖尿病」と言います。
大事なポイントは、血糖を下げるホルモンはインスリンただ一つだけということです。一方で、血糖を上げるホルモンは複数あります。なぜこんなアンバランスな仕組みになっているのか。それは人類の歴史を紐解けば分かります。
太古の昔、人類は飢餓と戦っていた
人類の長い歴史の中で、最大の脅威は「食べ物がなくなって餓死すること」でした。だから私たちの体には、血糖を上げてエネルギーを確保する仕組みが何重にも備わっています。
ところが、血糖を下げる仕組みはインスリンたった1本。「食べすぎて血糖が上がりすぎる」という状況は、進化の過程では想定されていなかったのです。
ここまで食料が手に入りやすくなったのは、長い人類の歴史の中ではごく最近のことです。他の生活習慣病にも言えることですが、糖尿病が「現代病」とも言われる理由がここにあります。
1型と2型、何が違うの?
糖尿病には大きく分けて1型と2型があります。先ほどの「宅配便」のたとえで説明すると、こうなります。
| 1型糖尿病 | 2型糖尿病 | |
| たとえ | 宅配便の会社がなくなった(膵臓がインスリンを作れなくなる) | 届け先が多すぎてパンク or 宅配便の数が足りない (インスリンの効きが悪い or 不足) |
| 原因 | 自己免疫による膵臓の破壊(生活習慣とは無関係) | 遺伝、加齢、肥満、運動不足、食生活など |
| 割合 | 全体の約5〜10% | 全体の90%以上 |
| 治療 | インスリン注射が必須 | 食事・運動+必要に応じて薬 |
1型糖尿病は生活習慣とは無関係です。自己免疫によって膵臓が破壊される病気であり、「食べすぎたから」「運動しなかったから」といったことは一切関係ありません。
世間一般で「糖尿病」というときは、ほとんどの場合「2型糖尿病」を指します。ここから先は、特に断りがない限り2型糖尿病についてお話ししていきます。
糖尿病の患者さんはどれくらいいるの?
世界では成人人口の約14%、約 8億人が糖尿病と推定されています。その中には自分が糖尿病だと気づいていない方も含まれています。
日本(令和6年 国民健康・栄養調査)では、糖尿病が強く疑われる方が約 1,100万人、予備軍(可能性を否定できない方)が約 700万人と推定されています。
アメリカでは約3,840万人(人口の約11.6%)が糖尿病で、さらに成人の約38%(約9,760万人)が予備軍とされています。
また、日本人を含むアジア人は、欧米人と比べてインスリンを分泌する力が弱い傾向があります。そのためアジア・太平洋周辺は世界的に見ても糖尿病患者が多い地域です。
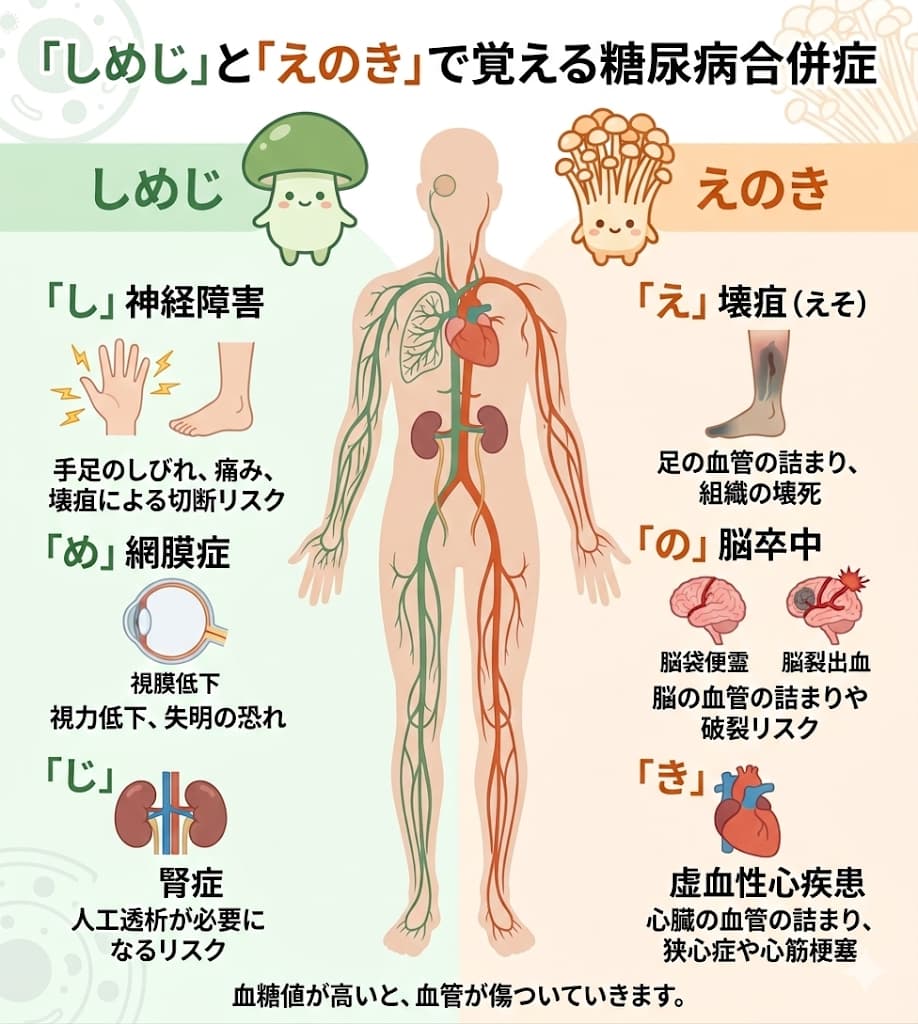
「しめじ」と「えのき」で覚える合併症
「血糖が高いだけで、何が悪いの?」と思うかもしれません。答えは血管が傷つき、全身に深刻な合併症を引き起こすからです。高血糖を放置すると、特に症状がないまま血管や神経が少しずつ傷ついていきます。
医学生が合併症を覚えるときに使う語呂合わせがあります。それが「しめじ」と「えのき」です。
「しめじ」―― 細い血管の合併症
- 「し」神経障害:手足のしびれや痛み、感覚が鈍くなる症状が出ます。進行すると足のけがに気づかず、壊疽(えそ:組織が腐ってしまうこと)を起こして足を切断しなければならないこともあります。
- 「め」網膜症(眼):知らないうちに網膜の血管が障害され、視力低下や失明に至る恐れがあります。
- 「じ」腎症(腎臓):知らないうちに腎臓のろ過機能が低下し、最終的には人工透析が必要になることがあります。
「えのき」―― 太い血管の合併症
- 「え」壊疽(えそ):足の血管が詰まり、組織が壊死してしまう状態です。
- 「の」脳卒中:脳の血管が詰まったり(脳梗塞)、破れたり(脳出血)するリスクが高まります。
- 「き」虚血性心疾患:狭心症や心筋梗塞など、心臓の血管が詰まる病気のリスクが高まります。
その他の全身への影響
合併症は血管だけではありません。高血糖は全身のさまざまな機能に悪影響を及ぼします。
- 免疫力の低下:肺炎や尿路感染症などにかかりやすく、重症化しやすくなります。
- がん:糖尿病は大腸がん、肝臓がん、膵臓がんなどのリスク増加と関連しており、日本人の糖尿病患者の死因第1位は実はがんです。
- 認知症:高血糖や重症低血糖は、認知機能の低下や認知症発症のリスクを高めます。
- 歯周病・骨粗鬆症:糖尿病と歯周病は互いに悪影響を及ぼし合います。また、骨の質が劣化し骨折しやすくなります。
だからこそ、糖尿病の管理とは「血糖を下げること」だけではなく、これらの合併症がないか、普段の外来からチェックしていくことなのです。
何が原因?
変えられないもの:加齢、家族歴(両親が糖尿病だとなりやすい)
変えられるもの:肥満、運動不足、食生活
高血圧の記事でもお伝えしましたが、「変えられるもの」があるということは、生活習慣を見直すことで血糖を改善できるチャンスがあるということです。具体的な方法は次の記事で詳しく解説します。
健康診断の数値、どこを見ればいい?
4つの検査を「日常のたとえ」で理解する
- 空腹時血糖:朝起きたときの「素の実力」です。何も食べていない状態の血糖を測ります。
- 随時血糖:食事の時間に関係なく測った血糖です。「食事の影響も含めた実力」とも言えます。
- HbA1c(ヘモグロビンエーワンシー):過去2〜3ヶ月の血糖の「通信簿」です。一番よく見る数値で、日々の変動に左右されにくいのが特徴です。
- 75gOGTT(オージーティーティー):「体力テスト」です。ブドウ糖を飲んで、1時間後・2時間後の血糖を測定し、体が血糖をどれくらい処理できるかを見ます。
おそらく一般的な健康診断では空腹時血糖とHbA1cが使われることが多いと思いますので、ぜひ覚えておいてください。
糖尿病の診断基準
| 検査 | 正常 | 疑われるゾーン | 糖尿病型 |
| 空腹時血糖 | 110 mg/dL未満 | 110〜125 mg/dL | 126 mg/dL以上 |
| 随時血糖 | ― | ― | 200 mg/dL以上 |
| HbA1c | 5.6%未満 | 5.6〜6.4% | 6.5%以上 |
| 75gOGTT2時間値 | 140 mg/dL未満 | 140〜199 mg/dL | 200 mg/dL以上 |
※ 黄色の「疑われるゾーン」にいる方でも、元々の病気や状況によっては詳しい検査や治療が必要な場合があります。
「1回の採血で診断がつく」ときと「2回必要」なとき
糖尿病の診断は、実は1回の採血でつく場合と、2回必要な場合があります。
● 1回で診断:同じ採血で「血糖値」と「HbA1c」の両方が糖尿病型だった場合
● 2回必要:どちらか一方だけが糖尿病型の場合、別の日にもう一度検査します
大事なポイントは、2回のうち1回は必ず「血糖値」で確認する必要があるということです。HbA1cだけを繰り返し測定しても、それだけでは糖尿病の診断はつきません。
治療の2本柱:生活習慣と薬
糖尿病の治療は、大きく分けて「食事・運動による生活習慣の改善」と「お薬による治療(薬物療法)」の2つです。これは1型・2型どちらにも共通しています。
まずは食事と運動から始め、それだけでは血糖が十分に下がらない場合に薬を追加していくのが基本的な流れです。
具体的な食事・運動の方法は次の記事で、お薬の選び方はその次の記事で詳しく解説します。
糖尿病治療のゴールは「血糖を下げること」だけじゃない
意外に思われるかもしれませんが、糖尿病治療の目標は「血糖値を下げること」だけではありません。
日本糖尿病学会のガイドラインでは、治療の最終的な目標をこう定義しています。
糖尿病治療の目標は、血糖・体重・血圧・脂質の良好なコントロールを維持することにより、合併症の発症・進展を防ぎ、健康な人と変わらない日常生活の質を保ち、健康寿命をのばすこと ―― 糖尿病診療ガイドライン2024
つまり、血糖だけでなく、体重・血圧・脂質(コレステロールや中性脂肪)も含めたトータルケアが求められているのです。先ほどお話しした「しめじ」と「えのき」の合併症を防ぐために、血糖以外の数字も大切なのです。ただHbA1cの値が一番わかりやすいので日々の診療においてよく使用されています。
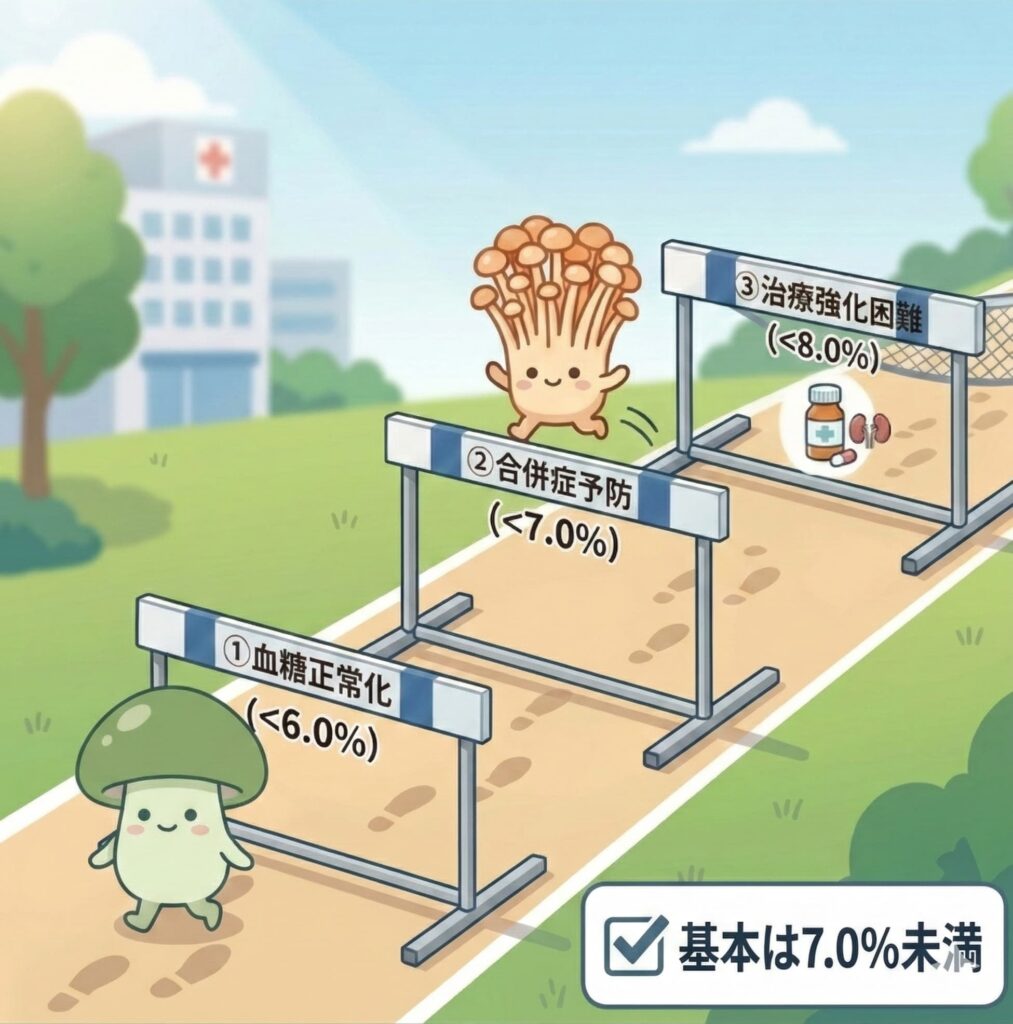
HbA1cの目標値は3段階ある
先ほどHbA1cは「過去2〜3ヶ月の血糖の通信簿」とお伝えしました。では、この通信簿で何点を目指すのか。
基本的には3つの段階の目標値を設けています。
| 目標 | HbA1c | どんな人が対象? |
| ① 血糖正常化を目指す | 6.0%未満 | 食事・運動だけで達成できる場合、または薬を使っても低血糖などの副作用なく達成できる場合 |
| ② 合併症予防 | 7.0%未満 | 多くの糖尿病患者さんにとっての標準的な目標値 |
| ③ 治療強化が難しい場合 | 8.0%未満 | 低血糖のリスクが高い場合や、その他の理由で治療の強化が難しい場合 |
多くの患者さんにとっての標準的な目標は「HbA1c 7.0%未満」です。
「とりあえず7%」と覚えておくと分かりやすいでしょう。
「じゃあ全員が7%を目指すの?」というと、そうではありません。ここが糖尿病治療の大事なポイントです。
目標値は「人それぞれ」が大原則
糖尿病の治療目標は、実は「一律○○%」と決まっているわけではありません。ガイドラインでは、以下のような要素を考慮して「個別に設定すべき」とされています。
- 年齢:高齢者は低血糖のリスクが高いため、目標を緩めに設定することがある
- 罹患期間:糖尿病になってからどれくらい経っているか
- 合併症の状態:すでに心臓や腎臓の合併症があるか
- 低血糖のリスク:使っている薬によって低血糖の起こりやすさが違う
- サポート体制:家族の支えや通院の頻度など
たとえば、30代で糖尿病と診断されたばかりで合併症のない方と、80代で長年糖尿病と付き合っている方では、目指すべき数字が異なります。「隣の患者さんと同じ目標」とは限らないのです。
自分のHbA1cの目標値が何%なのか、主治医に確認しておきましょう。自分の目標を確認することは大事です。
「私の目標は何%ですか?」と聞くだけでOKです。
高齢者の糖尿病、目標が違う理由
特に注意が必要なのが、65歳以上の高齢者の治療目標です。
「若いときはもっと厳しく、高齢になったら緩めてもいい」――ざっくり言うとこれが基本的な考え方です。その理由は以下の通りです。
- 低血糖のリスクが高い:加齢とともに低血糖が起きやすくなり、重症の低血糖は転倒・骨折・認知機能の低下につながります
- 厳格すぎるコントロールのリスク:急激に血糖を下げると、かえって合併症が悪化したり、突然死のリスクが高まることが報告されています
- 生活の質を守る:食事制限を厳しくしすぎて体力が落ちたり、楽しみを奪ったりすることは本末転倒です
高齢者の場合、認知機能や日常生活の自立度、併存疾患の状態なども加味して目標が設定されます。もっとも配慮が必要なケースでは、HbA1c 8.5%未満が目標とされることもあります。
参考文献・引用元
本記事は以下のガイドラインを参考に、一般の方向けにわかりやすく解説したものです。
【参考ガイドライン】
日本糖尿病学会『糖尿病診療ガイドライン2024』
米国糖尿病学会(ADA)『Standards of Care in Diabetes 2026』
厚生労働省『令和6年 国民健康・栄養調査』
あとがき
最後まで読んでいただきありがとうございます。
高血圧に続き糖尿病の記事に来ました。ブログ作成はなかなか大変ですね。ただ私は意外とこういう作業は嫌いじゃないことを再確認しました。本当はアイキャッチや表、イラストなんかも自身で作りたいと思っていますが、今のところは手が回らないのでAIにお願いしちゃってます。やりたいことは頭の中にたくさんあるので、いつか時間ができれば手をつけていきたいと思います。それまで見守っていただければ幸いです。
これからも一緒に学んでいきましょう。それではまた次回。


